Falls Sie Fragen zu unseren Untersuchungen haben, beraten wir Sie gerne persönlich im Rahmen unserer Sprechstunden. An dieser Stelle erfahren Sie vorab schon Näheres zu den häufigen bzw. auch zu speziellen Untersuchungen, die in unserer Klinik für Innere Medizin mit Schwerpunkt Gastroenterologie durchgeführt werden:
Innere Medizin I: Schwerpunkt Gastroenterologie
Patienten-Informationen
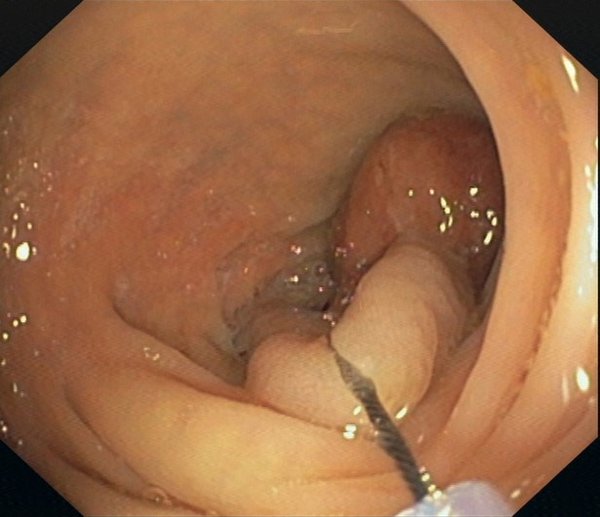
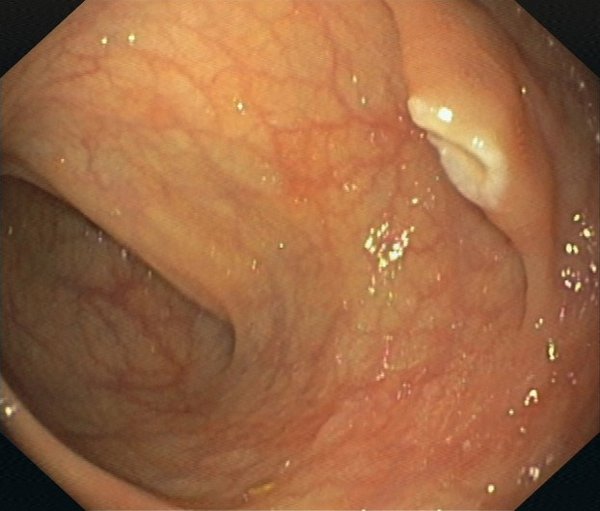
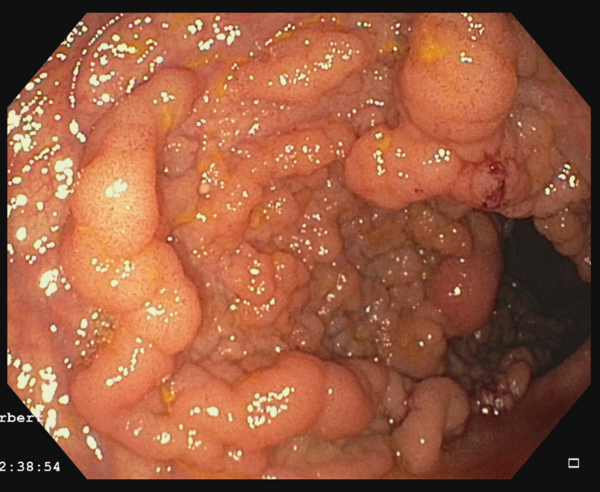
Magenspiegelung (Gastroskopie (ÖGD)) und Darmspiegelung (Koloskopie)
Endoskopien des oberen und unteren Verdauungstraktes (Magenspiegelung = Gastroskopie (ÖGD) bzw. Darmspiegelung = Koloskopie)
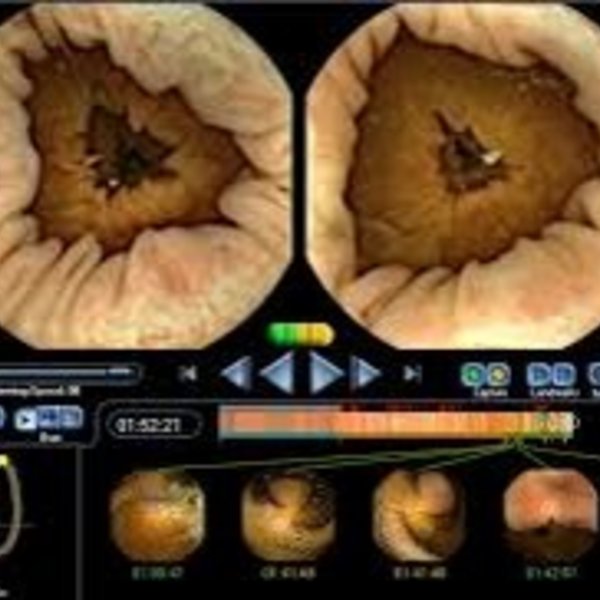
Die Magen- bzw. Darmspiegelungen stellen neben der Sonographie die Routineuntersuchungen in der Gastroenterologie dar. Diese Endoskopien werden in sehr hoher Frequenz bei uns mit den modernsten auf dem Markt verfügbaren Endoskopen (Olympus Evis X1) durchgeführt (insg. über 11.000 Endoskopien/Jahr). Zu den Untersuchungen muss der Patient nüchtern erscheinen.
Bei der Darmspiegelung muss zuvor eine entsprechende Darmentleerung erfolgen. Vor der Untersuchung erfolgt regelhaft die Gabe einer Beruhigungsspritze, so dass der Patient während der Untersuchung ruhig schläft. Die Entnahme von Gewebeproben (Biopsie) oder die Durchführung operativer Eingriffe (z.B. Abtragung von Polypen, Entfernung von Krebsvorstufen oder Frühformen von Krebs (EMR; ESD) ist daher schmerzlos. Nach der Untersuchung wird sofort ein bebilderter Befund erstellt, der mit dem Patienten anschließend besprochen wird. Routine Untersuchungen und kleinere operative Eingriffe erfolgen ambulant. Nach aufwendigeren Untersuchungen bzw. größeren operativen Eingriffen erfolgt eine stationäre Nachbeobachtung. Bei der Planung solcher Eingriffe wird das Vorgehen mit den Patienten jedoch zuvor ausführlich in unseren Sprechstunden besprochen und entsprechende Terminvereinbarungen getroffen.
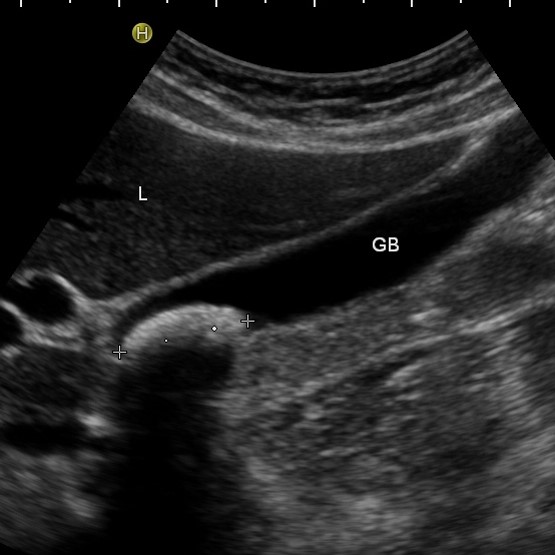
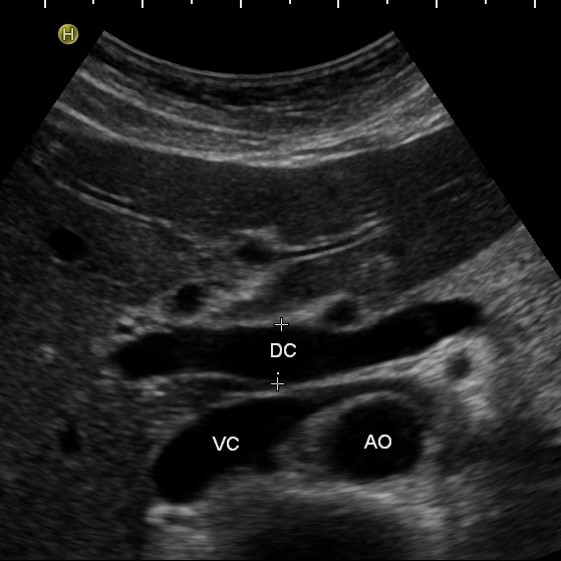
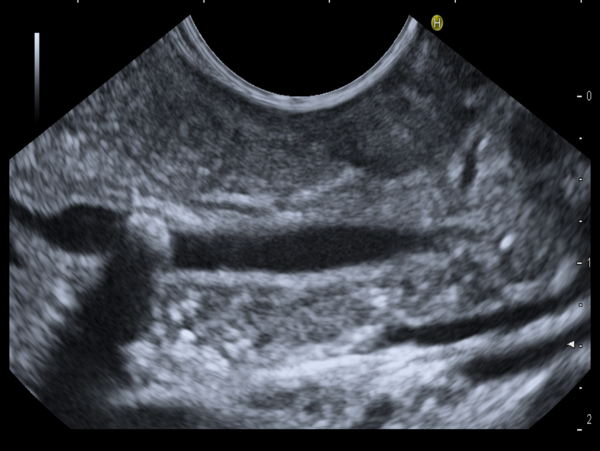
Sonographie
Die abdominelle Sonographie (= Ultraschalluntersuchung des Bauchraumes) stellt die Routineuntersuchung des Baumraumes dar. Mit ihr können Veränderungen an Leber, Gallenblase, Gallengängen, Bauchspeicheldrüse, Nieren, Milz, den großen Bauchgefäßen, Harnblase und den weiblichen Geschlechtsorganen bzw. der Prostata festgestellt werden.
Durch den zeitgleichen Einsatz spezieller Ultraschallkontrastmittel können häufig gezielter Diagnosen gestellt werden. Darüber hinaus können Punktionen auffälliger Befunde unter sonographischer Kontrolle durchgeführt und sofern notwendig auch Drainagen z.B. in Abszesse eingelegt werden.
Endosonographie (EUS)
Die Endosonographie beinhaltet die Kombination der Endoskopie mit dem Ultraschall. An der Spitze des Endoskopes ist ein kleiner Ultraschallkopf befestigt. Vor allem kleine Befunde im Magen-Darm-Trakt und Befunde neben den Strukturen des Magen-Darm-Traktes können im Gegensatz zu anderen bildgebenden Verfahren mit hoher Auflösung und Vergrößerung dargestellt werden. Es ist möglich, die fünf Schichten der nur 3-4 mm dicken Wände im Gastrointestinaltrakt abzugrenzen. Unter endosonographischer Sicht kann man raumfordernde Befunde mit einer kleinen Nadel unter Sicht punktieren und so zytologisch (mikroskopische Untersuchung der gewonnenen Gewebeprobe) zuordnen. Die Endosonographie ist wichtig für die Weichenstellung der weiteren Behandlung insbesondere bei Tumorerkrankungen und zur Abklärung unklarer Bauchspeicheldrüsenveränderungen. Darüber hinaus kann man mit Hilfe der Endosonographie auch interne Entlastungen von Flüssigkeitshöhlen, Abszessen und gestauten Gallenwegen durchführen.
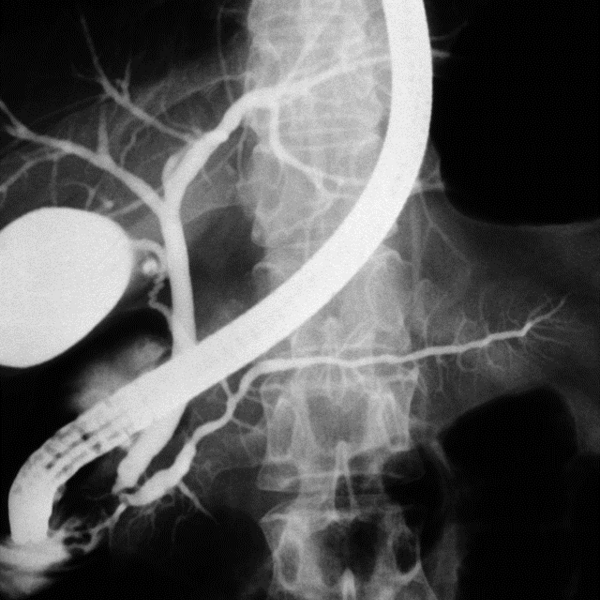
Spiegelung des Gallen- und oder Bauchspeicheldrüsenganges (ERCP)
Die Endoskopische Retrograde Cholangio-Pankreatographie (ERCP) ist eine Untersuchung der Gallen - und Bauchspeicheldrüsengänge mit Hilfe eines Endoskops und einer Röntgenuntersuchung. Das Endoskop wird bis in den Zwölffingerdarm eingeführt. Über das Endoskop wird ein dünner Plastikkatheter in die Mündung des Gallengangs und/oder Bauchspeicheldrüsengangs eingeführt (Papille) und ein Röntgenkontrastmittel eingespritzt.
Die ERCP gewährleistet eine sehr gute Feinbeurteilung und ermöglicht endoskopische Operationen anstelle chirurgischer Behandlungen (Entfernung von Gallengangssteinen, Erweiterung von Gangverengungen/Stenosen, Beseitigung von Gallengangsverschlüssen, Drainage von Bauchspeicheldrüsenzysten, Implantation von Stents). Dabei kann auch eine direkte Spiegelung des Gallenganges- (= Cholangioskopie) oder des Bauchspeicheldrüsenganges (= Pankreaticoskopie) und die Zertrümmerung von z.B. Gallengangssteinen mit Hilfe einer sog. elekrohydraulischen Sonde (= EHL) erfolgen.
Videokapselendoskopie
Die Videokapselendoskopie ermöglicht die vollständige Untersuchung des Dünndarms. Dafür wird eine Darmreinigung am Abend vor der Untersuchung mit 2 Litern Flüssigkeit vorgenommen. Am Untersuchungstag wird die nur 11x26mm große Kapsel mit einem Schluck Wasser eingenommen. Die Kapsel wandert anschließend mit der körpereigenen Peristaltik durch den Magen-Darm-Trakt und wird nach ca. 12 Stunden bis 7 Tage später wieder ausgeschieden.
Die Videokapsel nimmt aus dem Darmlumen Fotos auf und sendet diese an einen Datenrekorder. Diese Bilder werden anschließend ausgelesen und als Video beurteilt. Sollten sich aus den Ergebnissen der Kapselendoskopie bei krankhaften Veränderungen therapeutische Notwendigkeiten ergeben, so erfolgt in der Regel eine Dünndarmspiegelung.
Dünndarmspiegelung = Enteroskopie mit dem Motorspiralenteroskop
Dünndarmerkrankungen wie z.B. Blutungen aus Geschwüren, Polypen oder Gefäßmissbildungen oder Engstellen des Dünndarms gehören eigentlich eher zu den seltenen Erkrankungen des Magen-Darm-Traktes und sind bislang aufgrund der Länge des Dünndarms von ca. 5 Metern nicht einfach zu diagnostizieren und zu therapieren. Doch das hat sich im Sana Klinikum Berlin-Lichtenberg seit Anfang 2020 geändert. Es ist die insgesamt vierte Klinik in Deutschland (neben Kliniken in Düsseldorf, München und Hamburg), das neuartige Motorspiralenteroskop zur Verfügung hat.
Während bislang Dünndarmerkrankungen entweder mit Hilfe einer auch in Lichtenberg verfügbaren Videokapsel oder mit einem aufwendigen und zeitintensiven Ballon-Endoskopie Verfahren diagnostiziert wurden, erlaubt die motorisierte Spiralenteroskopie eine sehr viel schnellere und effektivere Diagnostik des gesamten Dünndarms. Im Vergleich zur Kapselendoskopie, die auch den gesamten Dünndarm darstellen kann aber rein bildgebend eingesetzt wird, erlaubt das neue Verfahren auch therapeutische Maßnahmen im Dünndarm unter optischer Kontrolle wie z.B. Blutstillende Verfahren, Laseranwendungen, Entfernung von Polypen, Erweiterung von Engstellen u.s.w..
Der größte Vorteil gegenüber dem bisherigen Verfahren der sog. Ballonenteroskopie ist, dass der Dünndarm in bis zu 75% der Fälle mit dem neuartigen System komplett eingesehen werden kann (bei der bisherigen Ballonenteroskopie betrug diese Rate max. 10%). Ermöglicht wird dies durch einen motorisierten Antrieb einer auf dem Endoskop aufgebrachten flexiblen, sich langsam drehenden Spirale, die durch ihre Drehbewegungen den Dünndarm auf dem Endoskop wie ein Vorhang auffädelt. Um Schäden am Dünndarm zu vermeiden wird die Drehbewegung der Spirale ständig von einem Controller überwacht und beim Erreichen eines entsprechenden Druckes auf die Darmwand sofort und automatisch gestoppt. Analog zum autonomen Fahren von Kraftfahrzeugen, die das Autofahren in der Zukunft sicherer machen wird, kann durch die automatisierte Kontrolle des Spiralendoskopes die Sicherheit für unsere Patienten bei gleichzeitig verbesserten therapeutischen Möglichkeiten gesteigert werden. Das Sana Klinikum Lichtenberg fungiert für diese neue von Olympus entwickelte Technologie auch als Ausbildungszentrum für den gesamten ostdeutschen Raum.
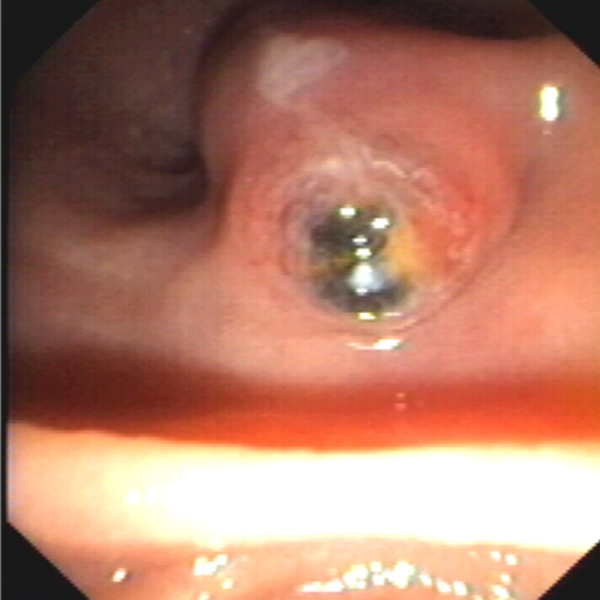
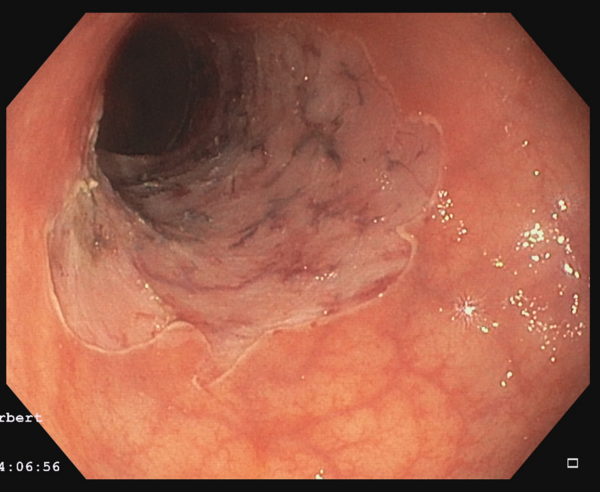
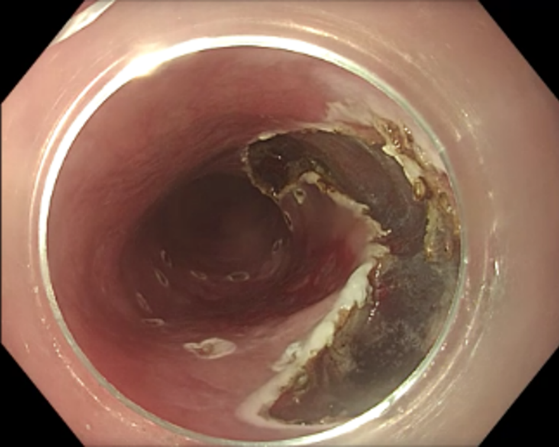
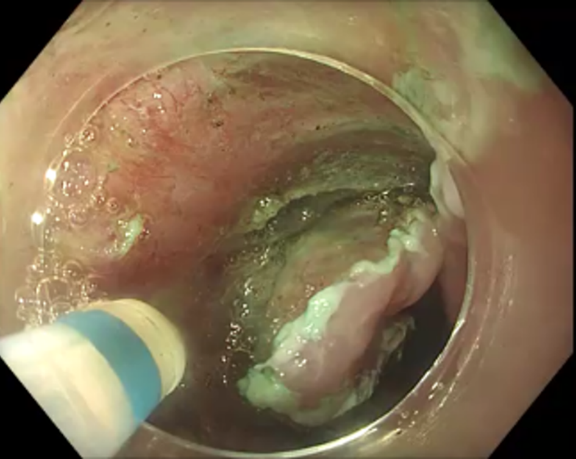
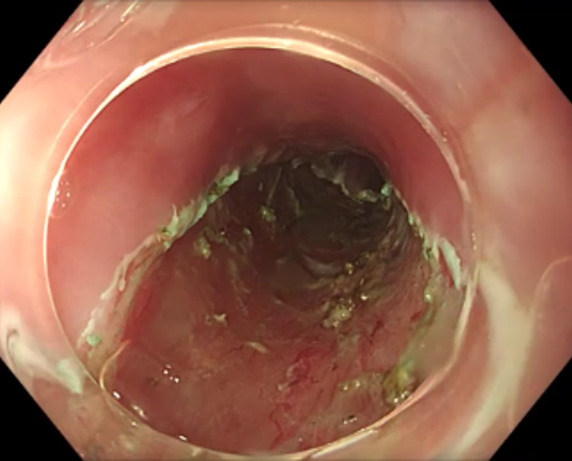
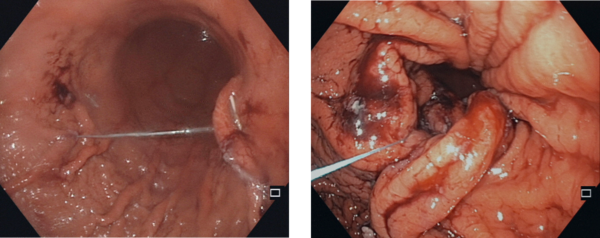
Endoskopische Mukosaresektion (EMR)
Neben der „einfachen“ Polypektomie stellt die endoskopische Mukosaresektion (EMR) das Standardverfahren zur endoskopischen Entfernung vor allem größerer Gewebsneubildungen wie z.B. großen flachen Polypen dar. Dabei wird die Gewebsveränderung mit einer Flüssigkeit unterspritzt und das krankhafte Gewebe mit einer elektrischen Schlinge von der Darm- bzw. Magenwand abgetrennt. Das abgetragene Gewebe wird anschließend geborgen und zur histologischen Untersuchung versandt.
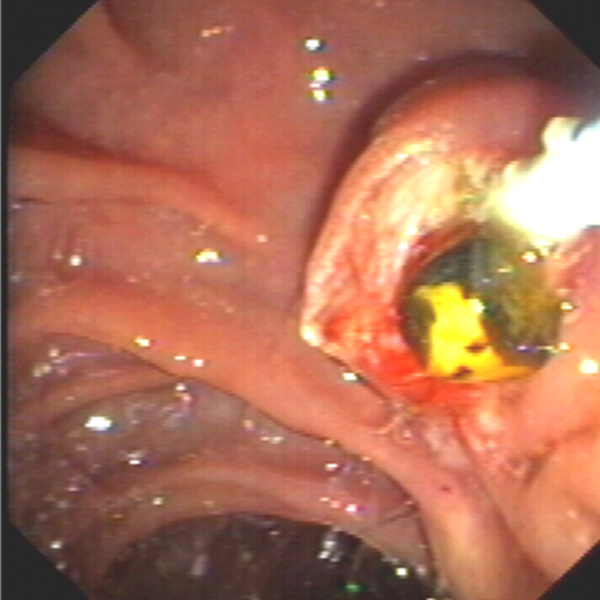
Endoskopische Submukosa Dissektion (ESD)
Die Technik der endoskopischen Submukosa-Dissektion (ESD) erlaubt im Gegensatz zur EMR (Link) auch eine kurative Resektion von größeren, flächig wachsenden Frühkarzinomen (z. B. Speiseröhrenfrühkarzinome, Barrett-Frühkarzinome, Magen- oder Darmfrühkarzinome) oder deren Vorstufen (= hochgradige intraepitheliale Neoplasie; HGIEN) entsprechend onkologischer Kriterien bei vollständigem Erhalt des betroffenen Organs. Mit dieser Technik gelingt es den Tumor nach onkologischen Kriterien an einem Stück (en-bloc) und mit einem entsprechenden Sicherheitsabstand zur Seite und zur Tiefe (R0 lateral und zur Tiefe) kurativ zu resezieren. Dabei wird zum Abheben der Läsion von der Muskelschicht zunächst eine Flüssigkeit in die Submukosa injiziert. Danach wird mit speziellen, nur wenige Millimeter großen endoskopischen Messern die Mukosa großflächig um die Neoplasie inzidiert. Abschließend wird dann das Bindegewebe der Submukosa unterhalb der Neoplasie mit den Messern disseziert und somit eine großflächige en-bloc Resektion oberflächlicher Neoplasien, unter vollständigem Erhalt des betroffenen Organs, ermöglicht. Der Vorteil der ESD-Technik sind großflächige Resektate mit eindeutigen Resektaträndern, die vom Pathologen komplett aufgearbeitet werden können.
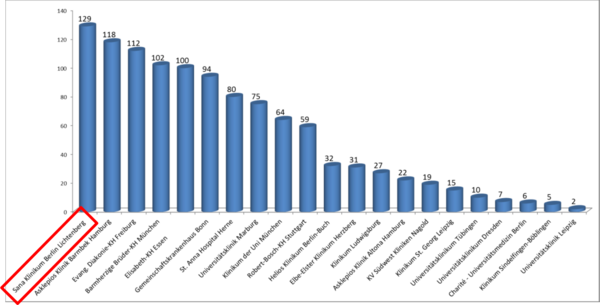
Das Sana Klinikum Lichtenberg ist nach der Uniklinik in Augsburg die Klinik, die in Deutschland im Rahmen einer Registerstudie die meisten Patienten mit dieser Methode bei frühen Neubildungen im Magen-Darm-Trakt behandelt - Übersicht zu den Studien hier
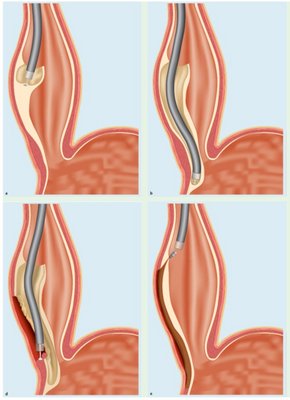
Endoskopische Therapie der Achalasie (POEM)
Patienten mit einer bestimmten Erkrankung der Speiseröhre der sog. Achalasie bieten wir nach vorheriger Diagnostik mittels Manometrie eine Therapie mit der neuen Methode der sog. POEM an.
POEM steht für perorale endoskopische Myotomie des Muskels am Übergang zwischen Speiseröhre und Magen. Dabei wird über einen „Tunnel“ in der Wand der Speiseröhre der Muskel am Mageneingang durchtrennt und anschließend der Tunneleingang wieder verschlossen.
Nach diesem rein endoskopischen Eingriff unter Vollnarkose können Patienten mit einer Achalasie wieder besser Nahrung zu sich nehmen.
Endoskopische Therapie der Magenentleerungsstörung (G-POEM)
Analog zur POEM bei Patienten mit einer Achalasie, kann bei Patienten mit einer Magenentleerungsstörung z.B. nach vorangegangenen Operationen (Fundoplicatio, Ösophagusresektion) der Muskel am Magenausgang über einen im Magenantrum angelegten Tunnel durchtrennt und somit die Magenentleerung bei diesen Patienten verbessert werden. Auch diesen Eingriff führen wir in Vollnarkose durch.
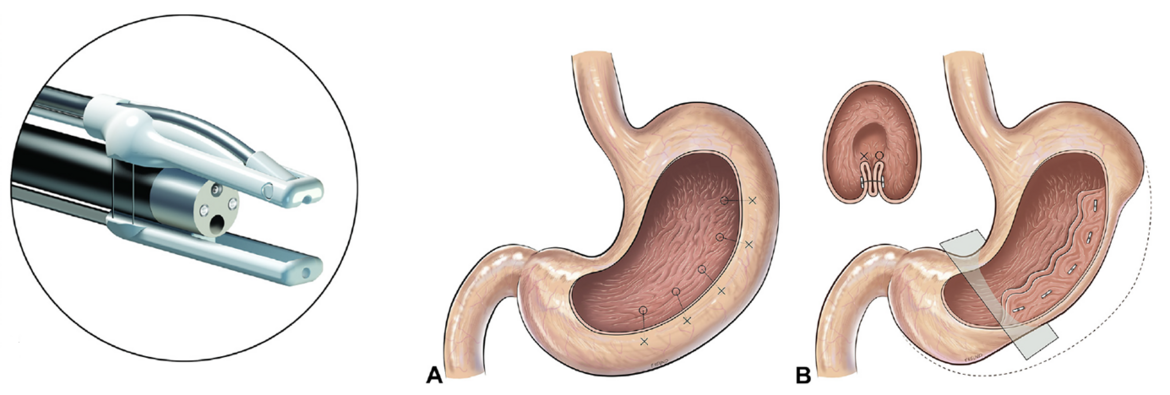
Endoskopische Magenverkleinerung (Endomina®) bei Adipositas als Briding vor einer geplanten bariatrischen Operation
Bei Patienten mit erheblicher Adipositas (BMI >45) setzen wir in Absprache mit unseren Kollegen der Chirurgie zur anhaltenden Reduktion des Körpergewichtes und/oder als sog. Briding vor einer geplanten bariatrischen Operation im Rahmen einer Magenspiegelung ein neuartigen Nähsystem ein mit dem der Magen durch die Anlage eines Magenschlauches deutlich verkleinert wird.
Dazu verwenden wir das ENDOMINA-System der Firma Endo Tools Therapeutics S. A., Brüssel, Belgien. Der Eingriff zur endoskopischen Magenschlauchbildung mit dem ENDOMINA-System dauert zirka 90 Minuten und wird stationär in Vollnarkose durchgeführt.
PTC(D)
Die perkutane transhepatische Cholangiographie (PTC) ist eine Untersuchung der Gallenwege, bei der unter Röntgendurchleuchtung eine sehr dünne Nadel in die Gallenwege vorgeschoben wird. Nach Einspritzen eines Röntgenkontrastmittels können die Gallenwege innerhalb und außerhalb der Leber und der Abfluss des Kontrastmittels in den Dünndarm dargestellt werden. Nach Einlage von Drainagekathetern (PTCD) kann die Galle auch längerfristig nach außen oder innen abgeleitet werden. Es können Gallengangssteine entfernt, Engstellen überbrückt und die Gallengänge inspiziert werden (Cholangioskopie).
Diese Methode wird bei endoskopischer Nichterreichbarkeit der Gallengangseinmündung in den Zwölffingerdarm (Papille), insbesondere nach großen Oberbauchoperationen, und zur Ergänzung der ERCP eingesetzt.
Funktionsuntersuchungen (pH-Metrie; Manometrie; H2-Atemteste)
Bei der Langzeit-pH-Metrie handelt es sich um eine Säurekonzentrationsmessung in der Speiseröhre oder im Magen. Über eine kleine Sonde wird der pH-Wert im Magen und/oder in der Speiseröhre gemessen. So erhält der Arzt Aufschluss über die Säurekonzentration im oberen Verdauungstrakt in Abhängigkeit von verschiedenen Tageszeiten, Körperlagen, Mahlzeiten und den von Ihnen dabei geschilderten Beschwerden (Sodbrennen, Herzschmerzen, Aufstoßen, Übelkeit, Völlegefühl, Husten, Erbrechen u.ä.).
Bei der Manometrie handelt es sich um eine Druckmessung der Speiseröhre und des Mageneinganges. Diese Untersuchung wird ebenfalls mit einer kleinen Sonde durchgeführt. Diese Untersuchung wird vorrangig bei bestimmten Speiseröhrenerkrankungen (z.B. Achalasie) und/oder unklaren Schluckstörungen durchgeführt.
H2-Atemteste sind Funktionsteste, die beim V.a. Laktoseintoleranz, Fruktoseintoleranz oder beim Verdacht auf eine sog. bakterielle Fehlbesiedlung des Darmes durch die Bestimmung der H2-Konzentration in der Ausatemluft hilfreiche Ergebnisse liefern können.
Bronchoskopie
Bei der Bronchoskopie (Spiegelung der Luftwege) handelt es sich um eine Untersuchung der Atemwege mit einem sehr dünnen flexiblen Endoskop (Durchmesser 5 mm), das einen direkten Einblick in den Kehlkopf, die Luftröhre und die Bronchien ermöglicht. Neben der Spiegelung können durch das Bronchoskop auch Gewebs- oder Zellproben und Schleim aus den Atemwegen zur Untersuchung unter dem Mikroskop entnommen werden.
Lungenfunktionsuntersuchungen (Spiroergometrie; Bodyplethiysmographie)
Bei der Spiroergometrie handelt es sich um eine Funktionsprüfung von Lunge und Herz-Kreislauf. Körperliche Belastung bedarf der koordinierten Zusammenarbeit des Herz-Kreislauf-Systems, der Lungen sowie der arbeitenden Muskulatur. Wegen des engen Zusammenspiels der Organsysteme können einerseits Herzerkrankungen Auswirkungen auf den Gasaustausch in der Muskulatur und der Lungen haben, andererseits können Lungenerkrankungen Veränderungen im Herz-Kreislauf-System hervorrufen. Die Spiroergometrie misst zusätzlich zu EKG und Blutdruck das Atemminutenvolumen und den Gasaustausch von Sauerstoff und Kohlendioxid Atemzug-um-Atemzug über eine Atemmaske. Es wird die maximale Sauerstoffaufnahme bei maximaler körperlicher Belastung gemessen.
Die Bodyplethysmographie ist eine Untersuchung der Lungenfunktion. Der Patient sitzt hier in einer kleinen, luftdichten und volumenkonstanten Kabine von ca. 0,5-1 Quadratmetern Rauminhalt (Bodyplethysmograph), in der die Lungenvolumina gemessen werden. Es werden Atemvolumen-Zeit-Kurven und Atemvolumen-Fluß-Kurven erstellt zur Messung von Atemwegsbehinderungen, Einschränkung der Flussreserven (obstruktiven Ventilationsstörungen), Verminderung der funktionsfähigen Lungenbläschen bzw. der Lungendehnbarkeit, Einschränkung des Fassungsvermögens der Lunge (restriktiven Ventilationsstörungen), Atemwegswiderstand (Druck, der nötig ist, um in einer bestimmten Zeit eine bestimmte Menge Luft durch die Bronchien strömen zu lassen).